Rodičovstvo je zodpovednosť za deti, za ich vývin, za ich život. Zodpovednosť, ktorá sa stáva čarovným zmyslom života. Plánované rodičovstvo sa usiluje o dosiahnutie stavu, aby mohli ľudia plánovať svoju rodinnú situáciu a vychovávať deti vtedy, keď sú pripravení na túto zodpovednosť. Väčšina ľudí si skôr alebo neskôr vo svojom živote želá vlastné deti a túžba po dieťati a po vlastnej rodine zohráva tak u žien ako aj u mužov centrálnu úlohu pri plánovaní života.
História plánovaného rodičovstva a antikoncepcie
Aj keď sa antikoncepcia javí ako novodobý sexuálny problém, výskumy ukázali, že otázka zábrany počatia stála v popredí záujmov už u starovekých národov. Úsilie zabrániť dôsledkom sexuálneho styku muža a ženy, znemožniť oplodnenie, sprevádza ľudskú spoločnosť od jej vzniku. Možno teda hovoriť o starovekej, stredovekej a novovekej antikoncepcii. Antikoncepcia mala a má zabezpečiť možnosť oddávať sa sexu bez strachu z otehotnenia. Tento strach nebol len strachom z donosenia nežiadúceho plodu, ale aj strachom pred hnevom bohov. Antikoncepcia bola a zostáva aktuálnym problémom ľudstva. Dokazujú to aj zachované písomné správy. Najstarší písomný doklad je papyrus Petri z Kahunu asi z roku 1850 pred naším letopočtom. V papyruse Petri z Kahunu sú opísané tri vaginálne spôsoby antikoncepcie - krokodílí trus pomiešaný s pastou, med s uhličitanom vápenatým a substancia podobná gume. V Ebersovom papyruse sú opísané antikoncepčné metódy, používané v starom Egypte. Ženy, ktoré nechceli otehotnieť, dojčili až tri roky. Na dosiahnutie sterility sa vykonávala aj ovarektómia. Z týchto dokladov je zrejmé, že u starých Egypťanov o kontrole počatia rozhodovali ženy.
Najslávnejší arabský lekár Avicenna sa tiež zaoberal indikáciami na antikoncepciu a zdôrazňoval, že lekár je povinný odporúčať antikoncepciu v prípade, keby tehotnosť alebo pôrod znamenal ohrozenie zdravia ženy, ako aj všetkým ženám, ktoré majú nevyvinutú maternicu a chorý močový mechúr. Prostriedky na antikoncepciu s malými zmenami uvádza tie isté ako ostatní stredovekí autori.
Veľký medzník je rok 1961, v ktorom sa prvýkrát zaviedla hormonálna antikoncepcia v USA. Antikoncepcia sa teda očividne stávala účinným prostriedkom na zlepšovanie sociálnej i zdravotnej situácie širokých vrstiev obyvateľstva. Tak k pôvodným lekárskym indikáciám pribudla indikácia sociálna. Zjavovala sa oprávnená požiadavka, aby žena - matka mohla sama rozhodovať o tom, koľko detí chce a môže zodpovedne vychovať. Priekopníkmi plánovaného rodičovstva a antikoncepcie boli F. Place, M.
V našom štáte sa antikoncepcia začala na vedeckom základe rozvíjať v 30. rokoch nášho storočia. Prvýkrát sa o nej verejne diskutovalo na schôdzke Spolku českých lekárov v roku 1932. V roku 1934 sa v Prahe zorganizoval Spolok na kontrolu pôrodnosti. Zakladateľom a priekopníkom modernej antikoncepcie u nás bol MUDr. Hnátek. Najväčšmi sa pričinil o to, že sa v našom zdravotníctve pomerne rýchlo zavádzali najnovšie antikoncepčné metódy.
Nesmieme zabudnúť ani na Slovenskú spoločnosť pre plánované rodičovstvo a výchovu k rodičovstvu, ktorá je mimovládnou neziskovou organizáciou. Jej poslaním je podporovať zodpovedné a kultivované sexuálne správanie mužov a žien, a obhajovať základné ľudské práva v oblasti sexuality a reprodukčného zdravia. Na Slovensku existujú dve významné a celosvetovo známe centrá plánovaného rodičovstva. Jedno z nich je aj v NsP F.D. Roosevelta v Banskej Bystrici.
Právo na plánované rodičovstvo
K širokej palete základných ľudských práv patria aj práva týkajúce sa najintímnejších oblastí života - oblasť ľudskej sexuality, plánovania rodiny, právo na ochranu reprodukčného zdravia. Právo na plánované rodičovstvo sa definovalo ako základné ľudské právo na medzinárodnej konferencii o ľudských právach v Teheráne v roku 1968: rodičia majú základné ľudské právo slobodne a zodpovedne určovať počet svojich detí a časový odstup medzi nimi. Rezolúcia Populačnej komisie OSN z roku 1972 ako jedno zo základných ľudských práv proklamuje oprávnenie každej rodiny mať toľko detí, koľko chce. Toto právo potvrdili aj ďalšie konferencie o ľudských právach /Bukurešť 1974, Mexiko City 1984, Viedeň 1993/. Na konferencii v Tbilisi v roku 1990 došlo k spresneniu tohto práva, na právo na reprodukčné zdravie. Ženy majú samy rozhodovať o svojom sexuálnom a reprodukčnom živote a každé dieťa má byť chcené. Právo dieťaťa narodiť sa ako chcené bolo definované na pôde OSN v rámci medzinárodného roku dieťaťa 1979. Definícia reprodukčného zdravia WHO, ako súčasť definície zdravia, vznikla na poslednej populačnej konferencii OSN, ktorá sa konala v septembri 1994 v Káhire.
Reprodukčné zdravie zahŕňa:
- schopnosť rozmnožovania, regulovania plodnosti, prežívania potešenia zo sexu,
- úspešnosť pri otehotnení, pri prežívaní novorodencov a detí s ohľadom aj na ich rast a vývoj,
- bezpečnosť počas tehotnosti aj pri pôrode, pri regulácii plodnosti a pri prežívaní sexu.
Dôležitou bola aj podmienka rešpektovania základného ľudského práva slobodne regulovať svoju plodnosť. V tomto dokumente ma zaujala aj definícia reprodukčného zdravia, ktorá znie: „Reprodukčné zdravie je stav úplnej fyzickej, mentálnej a sociálnej pohody a nie len chýbanie ochorenia alebo poruchy vo všetkých prípadoch vzťahujúcich sa ku reprodukčnému systému, k jeho funkciám a procesom.“ Reprodukčné zdravie zahŕňa aj ľudskú schopnosť reprodukovať sa, ako aj slobodu rozhodnúť sa, kedy a ako často tak konať. Vychádzajúc z tejto podmienky zahŕňa aj právo muža a ženy byť informovaný, mať prístup k bezpečným, efektívnym a akceptovateľným metódam plánovaného rodičovstva podľa vlastného výberu, ktoré nie sú proti zákonu, a právo na prístup k primeraným službám plánovaného rodičovstva, ktoré ženám umožnia bezpečne prekonať tehotnosť, materstvo a zabezpečiť párom najlepšie možnosti, ako mať zdravé deti. Výskumy dokazujú, že naše ženy sú hlboko presvedčené o svojich prirodzených právach slobodne rozhodovať o najintímnejšej oblasti svojho života, čo je v súlade s filozofiou OSN o plánovanom rodičovstve a reproduktívnom zdraví. Prejavuje sa to v ich postojoch k začiatku sexuálneho života, k počtu detí a k právu na umelé prerušenie tehotenstva.
Etické aspekty antikoncepcie
Etika je náuka o morálke, o mravnosti. Je to súbor istých princípov platných pre danú spoločnosť, ktoré sa dotýkajú nášho správania a činnosti. Veľmi dôležité je, aby aj každá sestra pracujúca na gynekologickej ambulancii bola schopná pravdivo a adekvátne odpovedať na otázky klientky. Prvý etický aspekt je princíp prospešnosti. Ten si vyžaduje, aby nové antikoncepčné metódy boli bezpečné, účinné a prijateľné pre ženy. Pri zavádzaní nových antikoncepčných metód musí lekár rešpektovať autonómiu osobnosti. Rešpektovanie autonómie tiež vyžaduje pri zavádzaní nových metód regulácie fertility uľahčenie informovaného výberu a poskytovanie kvalitnej starostlivosti. Základom informovaného výberu je informácia, ktorá je presná, nezaujatá, kompletná a zrozumiteľná. Informovaný výber vyžaduje informácie o antikoncepčnej metóde, ktorý zahŕňa správne užívanie, kontraindikácie, efektivitu v prevencii otehotnenia, možné vedľajšie účinky, možné interakcie s inými liekmi, stavmi. Jednou z ďalších zásad je rešpektovanie ženinej autonómie, ktorá si vyžaduje informovať ju o tom, že sa môže kedykoľvek rozhodnúť prestať používať metódu, ktorú si zvolila.
Metódy antikoncepcie a ich spoľahlivosť
Antikoncepcia, ako to už z názvu vyplýva, je opakom koncepcie (oplodnenie, počatie). Antikoncepciou sa má zabrániť splynutiu mužskej a ženskej pohlavnej bunky. V súčasnej dobe sa vyvíjajú všetky druhy antikoncepčných prostriedkov. Medzi metódy antikoncepcie patria:
- chemické metódy: založené na aplikácii spermicídnych látok. Často sa kombinujú s mechanickými metódami, napr. so špongiou,
- intrauterinná antikoncepcia: vnútromaternicové teliesko,
- ireverzibilná antikoncepcia: sterilizácia ženy a muža.
Spoľahlivosť jednotlivých antikoncepčných prostriedkov sa hodnotí tzv. tehotenským číslom podľa Pearla: toto číslo znamená počet otehotnení u 100 žien za rok používania určitej metódy. Nízke tehotenské číslo znamená vysoký stupeň spoľahlivosti a naopak.
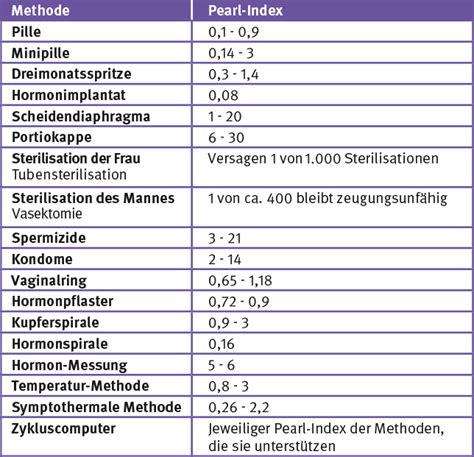
Prehľad spoľahlivosti antikoncepčných prostriedkov a Pearl index:
| Metóda | Pearl index (počet otehotnení na 100 žien/rok) |
|---|---|
| Periodická zdržanlivosť | 12,0 - 34,5 |
| Prerušovaná súlož | 12,0 - 38,0 |
| Kondóm | 6,0 - 28,0 |
| IUD (vnútromaternicové teliesko) | 0,9 - 8,5 |
| Okluzívny pesar | 6,0 - 29,0 |
| Výplachy pošvy | 29,3 - 40,8 |
| Diafragma a želé | 6,1 - 33,6 |
| Šumivé tablety | 11,9 - 42,8 |
| Čapíky | 7,7 - 42,3 |
| Hubky s púdrom | 27,0 - 35,0 |
| Hormonálna antikoncepcia | 0,0 - 2,7 |
Perorálna antikoncepcia a jej vplyv na organizmus ženy
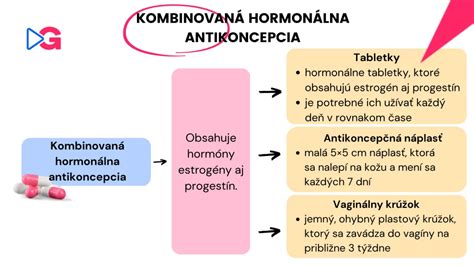
Antikoncepčné tabletky sú jednou z najbežnejších antikoncepčných metód a sú účinné v 99 % prípadov, ak sa užívajú správne. Obsahujú syntetické hormóny, ktoré zabraňujú ovulácii - uvoľneniu vajíčka z vaječníka. Okrem toho zvyšujú hustotu hlienu v krčku maternice, čím sa bráni vstupu spermií do maternice. Antikoncepčné tabletky sa musia užívať každý deň v rovnakom čase.
Vplyv hormonálnej antikoncepcie na sexuálne a reprodukčné zdravie
Hormonálna antikoncepcia môže mať vplyv na sexuálne a reprodukčné zdravie žien.
Vplyv na sexuálne zdravie
Každá hormonálna antikoncepcia spôsobuje u žien zníženie libida - zníženie pohlavnej túžby. Toto je spôsobené tým, že hormonálna antikoncepcia obsahuje syntetické - chemické hormóny, ktoré sa vlastnosťami a svojimi hladinami v krvi líšia od prirodzených ženských hormónov. Podávanie konštantných dávok antikoncepčných hormónov zabraňuje tvorbe vlastných pohlavných hormónov, estrogénov a androgénov vo vaječníkoch /blokovaním pozitívnej spätnej väzby/, z ktorých hlavne androgény sú rozhodujúcimi hormónmi ženskej sexuality.
Syntetické estrogény menia štruktúru a funkciu nadobličiek. Hladina kortizolu (tzv. stresového hormónu) môže byť až dvojnásobne vyššia.
Nežiaduce účinky hormonálnej antikoncepcie ako nevoľnosť, nepravidelné krvácanie, zmeny nálad, depresie, prírastok hmotnosti, bolesti hlavy, kvasinkové ochorenia pohlavných orgánov môžu negatívne ovplyvniť sexuálne zdravie žien. V dôsledku týchto menej závažných nežiaducich účinkov prestane v priebehu prvého roka užívať hormonálnu antikoncepciu 30-50 % nových užívateliek.
Vplyv na reprodukčné zdravie
Syntetické hormóny obsiahnuté v hormonálnej antikoncepcií spôsobujú závažné nežiaduce účinky.
- Najzávažnejšou komplikáciou je tromboembolická nemoc. Relatívne riziko u užívateliek hormonálnej antikoncepcie je 3-4 x vyššie. 1-2 % tromboembolických príhod končí smrteľne.
- Syntetické hormóny obsiahnuté v antikoncepčných prípravkoch sú na zozname karcinogénov I.A.R.C./ Internacional Agency for Research On Cancer/. V roku 2005 Americký National Institut of Enviromental Health Sciences, zaradil steroidné hormóny obsiahnuté v hormonálnej antikoncepcií do zoznamu 228 položiek dokázaných alebo vysokopravdepodobných karcinogénov. Samotní výrobcovia hormonálnej antikoncepcie pripúšťajú resp. uvádzajú na príbalových letákoch zvýšené riziko karcinómu prsníka (relatívne riziko 1,24).
- Relatívne riziko infarktu myokardu je 2,0 až 3,2 x vyššie. Fajčenie u užívateliek mladších ako 35 rokov zvyšuje relatívne riziko 10 krát, u žien starších ako 35 rokov 100 krát. !!!
- Relatívne riziko u ischemických mozgových príhod je vyššie v rozmedzí od 0,89 až 2,99 krát.
Ako chceme, aby nám Slovenské ženy rodili deti, keď budú mať zdravie poškodené výskytom týchto chorôb, alebo ktoré budú brať lieky na liečenie týchto chorôb?!
Vplyv na reprodukčné orgány
- Používanie hormonálnej antikoncepcie potláča fyziologické funkcie vaječníkov, čo vedie obyčajne k zmenšeniu vaječníkov. V dôsledku toho asi u 2 % užívateliek hormonálnej antikoncepcie pretrváva amenorea (neprítomnosť menštruačného krvácania) až niekoľko rokov po vysadení hormonálnej antikoncepcie.
- Hormonálna antikoncepcia pôsobí nefyziologicky na sliznicu maternice, pretože syntetické hormóny dodáva do tela nie cyklicky /ako pri menštruačnom cykle/, ale súčasne estrogény aj gestagény spolu, alebo dodáva do tela len časť hormónov potrebných pre normálne fyziologické pochody maternice (gestagénna antikoncepcia).

Prirodzené metódy plánovaného rodičovstva (PPR)
Prirodzené metódy sú vhodným riešením pre stále manželské páry, pričom sa využíva skutočnosť, že pri pravidelnom reprodukčnom cykle ženy existujú plodné a neplodné dni.
- Počítanie plodných dní: Žena s pravidelným menštruačným cyklom má ovuláciu (uvoľnenie zrelého vajíčka) na 14. deň od začiatku menštruácie. Oplodnenie je možné teda v období zhruba od 5 dní pred ovuláciou a v deň ovulácie.
- Meranie bazálnej teploty: Teplota tela sa počas cyklu pravidelne mení a po ovulácii mierne stúpa.
- Dojčenie: V období dojčenia sa uvoľňuje hormón prolaktín, ktorý prirodzene zastavuje dozrievanie vajíčok.
Svetová zdravotnícka organizácia (WHO) definovala prirodzené plánovanie rodičovstva už v roku 1988 ako "metódu plánovania a predchádzania tehotenstvu na základe sledovania prirodzene sa vyskytujúcich znakov a symptómov plodných a neplodných fáz menštruačného cyklu. Ľudia, ktorí používajú PPR na vyhnutie sa počatiu, sa zdržujú v potenciálne plodných dňoch pohlavného styku. Tí, ktorí o tehotenstvo usilujú, používajú PPR na určenie plodného obdobia, čím maximalizujú pravdepodobnosť tehotenstva."
Ako zistiť, ktoré dni sú plodné a ktoré nie?
Metód, ako zistiť plodné alebo neplodné dni, je viac. V každom prípade budete potrebovať poznať dĺžku svojho cyklu. Tá sa počíta od prvého dňa menštruačného krvácania.
- Kalendárová Ogino-Knausová metóda: V minulosti bola populárna tzv. kalendárová Ogino-Knausová metóda, kedy sa zložitými výpočtami zisťovali plodné dni. Dnes sa už nepoužíva, pretože okrem toho, že bola veľmi zložitá, bola tiež dosť nespoľahlivá.
- Metóda štandardných dní: Tú môžete použiť v prípade, že máte cyklus pravidelne dlhý 26 až 32 dní. Medzi 8.-19. dňom by vaše dni mali byť plodné.
- Teplotná metóda: Kedy si každý deň meriate teplotu v pošve alebo v ústach (tzv. bazálna teplota). Teplota tela je pred uvoľnením vajíčka nižšia, po ovulácii prudko stúpa. Pochopiteľne si musíte teplotu každý deň zaznamenávať, najlepšie formou grafu, aby ste vzostup teploty videla.
- Hlienová metóda: Zase hodnotí kvalitu hlienu, ktorý produkuje krčok maternice - či v pošve nejaký je, akú má konzistenciu a farbu. Aj hlien sa totiž mení kvôli hormonálnym zmenám v období uvoľnenia vajíčka. Informácie o nej nájdete pod heslami Billingsova ovulačná metóda a Creightonský model.
- Symptotermálna metóda: Asi najpopulárnejšia a najspoľahlivejšia je symptotermálna metóda. Tá kombinuje denné meranie bazálnej teploty v ústach či vo vagíne, kontrolu hlienu a vyšetrenie krčka maternice. Krčok maternice si zvládnete skontrolovať sama, nie je k tomu potrebné navštevovať gynekológa. Najlepšie sa k maternici dostanete prstami v polohe na boku alebo napríklad v sprche. Zistené údaje o teplote, hliene a maternici si zaznamenáte do tabuľky, ktoré sa dajú stiahnuť aj na internete, a podľa určitých pravidiel vyhodnotíte, ako ste na tom s plodnosťou.

Spoľahlivosť PPR
Pokiaľ chcete metódy prirodzeného plánovania rodičovstva používať proti otehotneniu, musíte sa naučiť s nimi správne pracovať. Podľa štatistík je najspoľahlivejšia symptotermálna metóda - pri správnom použití je riziko otehotnenia 0,4%. Pri Billingsovej hlienovej metóde sú to 3%, u metódy štandardných dní 5%. Pre predstavu - pri kondóme je riziko otehotnenia 2%, pri hormonálnej antikoncepcii 0,3%.
Výhody a nevýhody PPR
Predovšetkým sa musíte naučiť vami zvolenú metódu správne používať a pravidelne sledovať svoj cyklus. To si vyžaduje váš čas. Na druhej strane, vďaka metódam prirodzeného plánovania rodičovstva lepšie porozumiete svojmu telu. Metóda nemá žiadne vedľajšie účinky - teda okrem neplánovaného tehotenstva, samozrejme - ale ako vidíte vyššie, riziko je porovnateľné s inými druhmi antikoncepcie. Tiež je takmer zadarmo - investujete len do teplomeru, ak ho potrebujete, papiera a ceruzky.
V prípade, že plánujete počať dieťa, tak vám znalosť svojho cyklu pomôže pri plánovaní styku. Ako synonymá sa niekedy pre PPR používajú pojmy „metódy plodných a neplodných dní“, „metódy periodickej zdržanlivosti“, metódy porozumenia plodnosti, prípadne „prirodzená antikoncepcia“. Tento posledný pojem je však nepresný a zavádzajúci, hoci sa niekedy používa aj v odbornej zdravotníckej literatúre. Je ho však potrebné spomenúť, lebo nie vždy je jasné, čo sa pod ním myslí. Termínom „prirodzená antikoncepcia“ sa niekedy označuje použitie tej-ktorej metódy PPR čisto ako „ekologickej“ metódy regulácie počatia kombinovanej v plodnom období s niektorým spôsobom nehormonálnej antikoncepcie (bariérové prostriedky, antikoncepčné správanie sa - napr. coitus interruptus). Metódy, ktoré kombinujú sledovanie príznakov plodnosti s použitím bariérových metód alebo prerušovaného styku v plodnom období, sa označujú ako „kombinované metódy“. Medzi metódy prirodzeného plánovania rodičovstva patria metódy založené na výpočte, resp. fixnom pravidle, a metódy založené na sledovaní príznakov plodnosti. Metódy založené na výpočte alebo na fixnom pravidle (kalendárna, Knaus-Oginova metóda) sa vzhľadom na nízku adaptabilitu voči aktuálnym zmenám v cykle ženy už na Slovensku nevyučujú, avšak v anglicky hovoriacich krajinách je v súčasnosti známa podobná metóda založená na výpočte bez sledovania príznakov plodnosti - metóda SDM (Standard Day Method), ktorá je však určená iba ženám s pravidelnými cyklami dĺžky 26 - 32 dní. Moderné vysokospoľahlivé metódy (z pohľadu predchádzania počatia) sú založené na sledovaní aktuálnej úrovne plodnosti v cykle. Podľa toho, koľko príznakov plodnosti sledujú rozdeľujeme ich na metódy, ktoré sa riadia sledovaním iba jedného príznaku plodnosti (single index methods) a metódy, ktoré sledujú a vyhodnocujú súčasne najmenej dva príznaky (multiple index methods). Medzi tie, ktoré vyhodnocujú len jeden príznak, patria teplotná metóda (Döringova metóda) a hlienové metódy (napr. Billingsova ovulačná metóda - BOM, Creightonský model, či TwoDay Method - TDM). Metódy sledujúce najmenej dva príznaky plodnosti ženy nazývame symptotermálnymi metódami (STM), najčastejšie ide o kombináciu príznakov bazálnej teploty a hlienu krčka maternice, prípadne konzistencie a polohy krčka maternice. Symptotermálne pravidlá využívajú poznatky teplotnej i hlienovej metódy. Hoci metódy sledujúce iba jeden príznak dosahujú vysokú efektivitu pri predchádzaní tehotenstvu, ich spoľahlivosť klesá, ak je daný príznak narušený napr. chorobou (sťažuje sledovanie teploty), stresom (často sa mení charakteristika hlienu), vonkajšími vplyvmi a podobne. Symptotermálne metódy umožňujú presnejšie vymedzenie plodného obdobia a poskytujú spoľahlivé informácie o plodnosti, aj keď je sledovanie jedného príznaku rušivým vplyvom ťažšie vyhodnotiteľné. Symptotermálna metóda má viacero variantov.

Plánované rodičovstvo sa často nesprávne zamieňa s podporou potratov. Naopak, plánované rodičovstvo sa snaží minimalizovať potrebu potratov a nahradiť ju spoľahlivými metódami antikoncepcie a sexuálnou výchovou. Podstúpiť interrupciu je samo o sebe považované za ťažké rozhodnutie, ktoré by však malo byť dostupné v prípadoch, keď je to nevyhnutné. Plánované rodičovstvo sa v dnešnej dobe považuje za kľúčový nástroj v oblasti reprodukčného zdravia a práv. Zabezpečuje prístup k informáciám a službám, ktoré potrebujú ženy a muži na to, aby sa mohli rozhodnúť, kedy a ako budú mať deti. Jedným z najväčších významov plánovaného rodičovstva je zabezpečenie reprodukčného zdravia žien. Plánované rodičovstvo poskytuje ženám prístup k širokej škále antikoncepčných metód, ktoré im umožňujú regulovať svoju plodnosť a rozhodnúť sa, kedy antikoncepciu prerušiť. Jednou z hlavných výhod plánovania tehotenstva a pôrodu je to, že ženy majú väčšiu kontrolu nad svojím telom a môžu sa rozhodnúť, kedy a ako budú mať deti. Podľa Svetovej zdravotníckej organizácie (WHO) môže plánované rodičovstvo znížiť riziko zdravotných komplikácií spojených s tehotenstvom a pôrodom. Ženy, ktoré plánujú svoje tehotenstvá a majú prístup k zdravotnej starostlivosti, majú nižšie riziko prenesenia pohlavne prenosných chorôb a infekcií. Plánované rodičovstvo poskytuje ženám možnosť voľby antikoncepcie, ktorá je prispôsobená ich zdravotným potrebám a životnému štýlu. Navyše, plánované rodičovstvo môže pomôcť ženám...
tags: #planovane #rodicovstvo #a #antikoncepcia