Anesteziologické vyšetrenie je neoddeliteľnou súčasťou predoperačnej prípravy a vykonáva ho lekár - anesteziológ. Vyšetrenie nesmie byť staršie ako 3 mesiace, avšak musí byť vykonané minimálne pred plánovaným operačným výkonom. Zistenie anamnézy a vyšetrenie celkového zdravotného stavu vyšetrovaného je zamerané hlavne na činnosť srdca, pľúc a cievny systém. Vyšetrenie pomáha určiť, či vyšetrovaný je v takom stave, aby sa mohol bez väčšieho rizika podrobiť plánovanému operačnému zákroku. Niektoré chirurgické zákroky sú spojené s extrémnou záťažou pre ľudský organizmus, takže takéto oslabenie zvyšuje riziko vzniku komplikácií a hrozí zlyhanie životne dôležitých funkcií. Anestézia je umelo vyvolané znecitlivenie častí tela alebo celého organizmu. Snaha o potlačenie bolesti pri lekárskych výkonoch je dlhodobá a siaha už do staroveku, kedy sa ľudia snažili pomôcť si od bolesti pomocou rôznych bylinkových extraktov a elixírov.
Anestéziologická ambulancia zabezpečuje predoperačné anestéziologické vyšetrenie, predoperačnú prípravu ambulantných a hospitalizovaných pacientov a konziliárne služby v rámci predoperačnej prípravy pacientov plánovaných na anestéziologický výkon na jednotlivých oddeleniach podľa klinického stavu pacientov a vybavenia Nemocnice Poprad, a. s. Anestéziologická ambulancia robí predoperačné anestéziologické vyšetrenia u všetkých pacientov plánovaných na akútne a elektívne operačné výkony v Nemocnici Poprad, a. s., a aj u pacientov odchádzajúcich na operácie do iných nemocníc resp. na vyššie pracoviská (operácie plánované v celkovej anestézii, regionálnej anestézii, nie operácie v lokálnej anestézii). Každý pacient musí absolvovať predoperačné anestéziologické vyšetrenie!
Typy anestézie
Celková anestézia
Pri celkovej anestézii je pacient v stave celkového znecitlivenia s riadenou stratou vedomia a potlačením reflexnej odpovede na bolesť (v narkóze). Používa sa pri veľkých operačných výkonoch na hlave, krku, hrudníku, bruchu a končatinách, ak je pri operačnom výkone potrebné dobré uvoľnenie svalov alebo ak nie je možné vykonať regionálnu anestéziu.
Regionálna anestézia
Pri regionálnej anestézii ide o znecitlivenie tej časti tela, kde bude vykonaný operačný výkon. Pre operačné výkony na dolnej polovici tela sa vykonáva znecitlivenie v driekovej oblasti pomocou vpichu do epidurálneho alebo do mozgovo-miechového moku pomedzi stavce. Lokálne anestetikum (znecitlivujúca látka) sa podáva buď pomocou ihly alebo opakovane cez tenký katétrik, čo možno s výhodou použiť na tíšenie pooperačnej bolesti.
Predoperačná príprava
Pacient je odosielaný chirurgom na predoperačné anestéziologické vyšetrenie ihneď ako je indikovaná operácia (ihneď ako je zrejmé, že operáciu treba vykonať v CA/RA). Pri odoslaní pacientovi príslušný lekár vystaví poukaz na predoperačné anestéziologické vyšetrenie resp. žiadosť o predoperačné anestéziologické vyšetrenie v informačnom systéme PCS*Care. Pretože v dávkovom súbore pre poisťovňu je potrebné vložiť kód odosielajúceho lekára a platí Vestník MZ SR o odosielaní na odborné vyšetrenia, preto je potrebné od externého lekára mať žiadanku od príslušného žiadajúceho lekára s jeho kódom. U interných lekárov je kód už integrovaný v PCS*Care.
Príslušný praktický lekár zaistí predoperačné interné vyšetrenie (ak je potrebné) alebo vystaví výpis zo zdravotnej dokumentácie, kde uvedie relevantné skutočnosti o pacientovom zdravotnom stave /alergia, predchádzajúce operácia, ochorenia, kardiopulmonálny status, kardiopulmonálna rezerva, multimorbidita, aktuálna liečba, prípadné transfúzie a odmietanie krvi a krvných derivátov, druh plánovaného operačného výkonu.
Pacient, ktorý nie je starší ako 50 rokov a je zhodnotený po základnom klinickom vyšetrení ako kardiopulmonálne zdravý, nemusí mať paušálne interné vyšetrenie. Z laboratórnych vyšetrení má mať vyšetrenia vo vzťahu k patologickému nálezu pri vyšetrení /napr. hemokoagulačný skríning pri hepatopatiach, koagulopatiach, chronickej antikoagulačnej liečbe, krvný obraz pri zjavnej anémií, renálne funkcie pri ťažkých ochoreniach obličiek/. Potreba interného vyšetrenia vyplynie z nálezu pri základnom klinickom vyšetrení, alebo na vyžiadanie anestéziológa /napr. EKG pri arytmiách, ECHO vyšetrenie srdca pri nejasných kardiologických ochoreniach resp. subkompenzovaných ochoreniach srdca, pneumologické a spirometrické vyšetrenie u chronických pľúcnych ochorení a tam, kde adekvátnou prípravou znížime riziko operačného výkonu a môžeme zlepšiť pooperačný výsledok/. USG vyšetrenie srdca je treba u plánovaných operácií podľa možností vybaviť u poliklinického internistu pred nástupom na hospitalizáciu.
Z ekonomického hľadiska a z hľadiska štatistickej pravdepodobnosti zachytenia patológie, nie je žiadúce ordinovať celý skríning laboratórnych vyšetrení, ktoré nie sú v žiadnom súvise s celkovým zdravotným stavom pacienta! EKG: urobiť u pacientov - mužov starších ako 35 rokov (ochorenia vencovitých tepien srdca sa u mužov stále posúvajú do nižších vekových kategórií), resp. pri stenokardiach a poruchách rytmu! Rutinné EKG nie je potrebné! Pacient nemusí mať rutinne urobený snímok hrudníka, ak nie je pri základnom klinickom vyšetrení patologický nález na pľúcach! Rutinné predoperačné interné vyšetrenie musí mať každý pacient nad 50 rokov veku alebo pacient, kde pri základnom lekárskom vyšetrení sa našiel patologický nález.
Na predoperačné vyšetrenia majú ihneď odosielať pacientov aj odborní lekári ambulancií, ak indikujú operáciu v celkovej alebo regionálnej anestézii. Tak isto je potrebné odosielať na vyšetrenia do anestéziologickej ambulancie plánované extrakcie osteosyntetického materiálu a ženy plánované na UPT resp. rodičky, ktoré žiadajú epidurálnu pôrodnícku analgéziu, alebo rodičky plánované na pôrod Cisárskym rezom. Obzvlášť je vhodné posielať v dostatočnom časovom predstihu pacientov, ktorí trpia na chronické ochorenia viacerých systémov a kde cielenou prípravou sa dá zlepšiť ich status a tak zlepšiť pooperačný výsledok (instabilné angíny pectoris, arytmie, srdcové dekompenzácie, zle liečená pretlaková choroba - hodnoty TK viacej ako 160/90 torrov, poruchy výživy, prekonané infekcie respir. systému, CHOBPCH, asthma bronchiale, neuropatie, myopatie, komplikujúce malígne hypertermie atď…), alebo pri ťažkých operáciách (v Nemocnici Poprad, a. s., môžeme za ťažké operácie považovať implantácie TEP art. coxae, revízne operácie a cievne operácie typu aorto-bifemorálny bypass). ŽIADNA OPERÁCIA A ANESTÉZIA NIE JE BEZ RIZIKA!
Akútne úrazy a iné urgentné prípady, ktoré nie sú schopné transportu na anestéziologickú ambulanciu, vyšetrí anestéziológ pred urgentnou operáciou z oddelenia. Anestéziologická ambulancia urobí aj predoperačné anestéziologické vyšetrenie u pacientov, ktorí odchádzajú na operácie na vyššie pracoviská resp. do iných nemocníc. Pacient, ktorý prichádza na elektívnu (plánovanú) operáciu bez predoperačného anestéziologického vyšetrenia, nebude môcť podstúpiť celkovú alebo regionálnu anestéziu.
Anestézia v tehotenstve
Tehotenstvo je obdobím, keď sa k operačným výkonom pristupuje iba v akútnych prípadoch. Výnimkou sú len výkony v lokálnej anestézii - rôzne kožné excízie alebo zubné ošetrenia. Ošetrenie v lokálnom znecitlivení je možné robiť po celé obdobie tehotenstva. Vždy je však nutné zvážiť všetky za a proti, pretože i banálny výkon sa môže skomplikovať.
V závislosti od typu a rozsahu operačného výkonu anestéziológ zvolí čo najšetrnejší spôsob anestézie - celkovú či miestnu (spinálnu, epidurálnu, subarachnoideálnu). Ak hovoríme o celkovej anestézii, znamená to väčšinou kombinované podanie anestetika vnútrožilovo i inhalačne. Žena je zaintubovaná - do krku má zavedenú hadičku, ktorá je pripojená na umelú pľúcnu ventiláciu. Lokálna anestézia naopak znamená aplikovanie anestetika do chrbticového kanála a umŕtvená je len oblasť, ktorá je potrebná.
Úskalia anestézie v tehotenstve spočívajú predovšetkým v tom, že žena má zmenené objemové pomery v tele a nemá vyprázdnený žalúdok. V tehotenstve je totiž proces vyprázdňovania žalúdka spomalený a neustále v ňom zostáva natrávený obsah, teda žena nie je nikdy úplne nalačno. Preto sa preferuje zaistenie dýchacích ciest intubáciou pred dýchaním cez masku, keď je výrazne vyššie riziko vdýchnutia žalúdočného obsahu. V tehotenstve má žena väčšiu tendenciu k tvorbe krvných zrazenín, preto by mala byť vždy dostatočne zabezpečená podávaním liekov na riedenie krvi, ktoré bábätku neuškodia.
Rh faktor nemá na samotný priebeh operácie vplyv. V súčasnosti sa Rh negatívnym matkám v 26. - 28. týždni tehotenstva preventívne podáva liek, ktorý pomáha predchádzať komplikáciám súvisiacim s Rh inkompatibilitou. Ak hrozí následkom úrazu alebo operácie kontakt materskej krvi s krvou plodu, žena dostane liek okamžite.
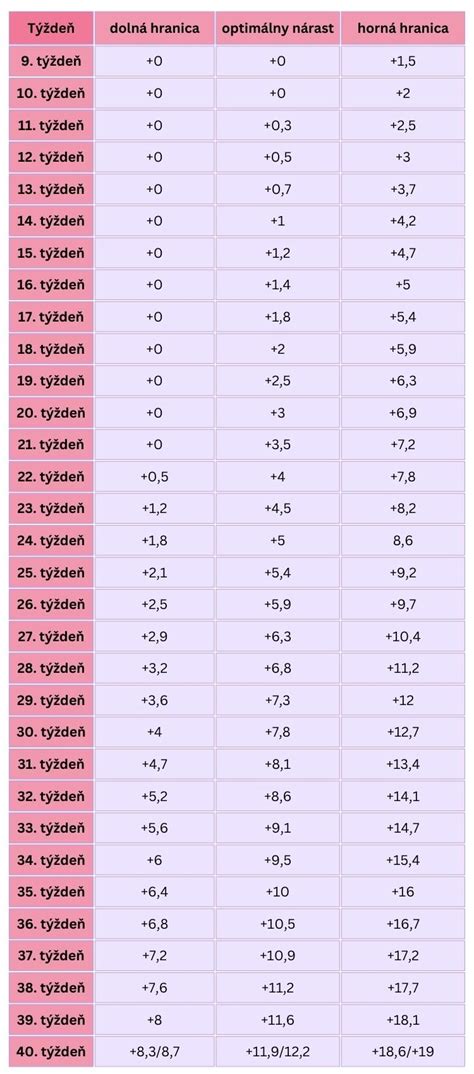
Nastávajúce matky však vždy najviac zaujímajú potenciálne riziká pre ich bábätko. Vďaka moderným anestetikám sú riziká malé, napriek tomu sa uvádza o niečo vyššie riziko samovoľného potratu či pôrodu. V priebehu anestézie v tele ženy kolíše krvný tlak a môže byť dočasne znížený prietok krvi placentou. V praxi to znamená, že plod môže prechodne trpieť nedostatočným zasobováním kyslíka. Krvný tlak matky je teda udržiavaný tak, aby neklesol pod kritickú hranicu. Na lieky anestetiká je plod najcitlivejší v prvých 12 týždňoch tehotenstva. Ak je to možné, mal by sa výkon uskutočniť až po ukončenom prvom trimestri.
Anestézia pri pôrode
Pôrodná bolesť je prirodzenou súčasťou pôrodného procesu a zohráva dôležitú úlohu pri adaptácii matky a dieťaťa. Ak má žena možnosť rodiť nerušene, bolesť jej môže pomôcť intuitívne hľadať polohy, ktoré uľahčia priechod dieťaťa pôrodnými cestami. Bolesť tiež spúšťa uvoľňovanie prírodných opiátov a hormónu oxytocínu, ktoré prinášajú matke pozitívne pocity a podporujú vzájomný vzťah s dieťaťom. Pre dieťa prispievajú látky uvoľnené počas pôrodnej bolesti k lepšej popôrodnej adaptácii.
Napriek tomu, strach z pôrodnej bolesti je bežný a negatívne skúsenosti alebo lekárske indikácie môžu viesť k potrebe farmakologického tlmenia bolesti.
Metódy farmakologického tlmenia bolesti
Existuje viacero metód farmakologického tlmenia bolesti, ktoré sa delia na systémovú a regionálnu analgézu. Anestézia znamená znecitlivenie a analgéza utlmenie bolesti.
Systémová analgéza
Ide o injekčné podávanie analgetík, ktoré zvyšujú prah bolesti. Ich účinnosť je relatívne nízka (okolo 40 %) a môžu mať vplyv na adaptáciu bábätka po pôrode a spôsobovať nevoľnosť alebo stratu pamäti u matky. Ďalšou možnosťou je inhalačná analgéza, pri ktorej sa využíva oxid dusný, známy aj ako rajský plyn.
Regionálna analgéza
- Obstrek pošvy a hrádze: Injekčná aplikácia lokálneho anestetika do oblasti pošvy a perinea, často využívaná pri šití popôrodného poranenia.
- Pudenálna analgéza: Vaginálna aplikácia lokálneho anestetika k nervu ohanbia. Môže predĺžiť druhú pôrodnú fázu, pretože u ženy dochádza k vymiznutiu nutkania tlačiť.
- Paracervikálna analgéza: Zriedkavo využívaná metóda pri tuhej bránke, ktorá preruší vedenie bolesti v nervových dráhach krčka maternice. Používa sa pri otvorení krčka na 3 až 4 cm.
- Epidurálna analgéza: Aplikácia lokálnych anestetík v kombinácii s ópioidmi do priestoru medzi miechovými obalmi a stenou chrbticového kanála. Účinnosť je okolo 90 %. Indikácie zahŕňajú želanie ženy, kardiovaskulárne a pľúcne ochorenia, diabetes, epilepsia, preeklampsia, závislosť od alkoholu, nikotínu a drog, vyčerpanosť rodičky a zo strany plodu predčasný pôrod, viacpočetné tehotenstvo, hypotrofický plod, koniec panvový a pôrod po termíne.
- Subarachnoidálna analgéza (spinálna, lumbálna): Anestetikum sa aplikuje priamo do mozgovomiechového moku, nástup účinkov je takmer okamžitý a stačí menšie množstvo podávanej látky. Indikácie a kontraindikácie sú podobné ako v prípade epidurálnej analgézy.
- Kombinovaná subarachnoidálna a epidurálna analgéza: Často využívaný spôsob, keď sa najskôr podáva dávka analgetika do mozgovomiechového moku, potom sa zavedie epidurálny katéter na predĺženie účinku alebo v prípade potreby cisárskeho rezu.
Epidurálna analgéza: podrobný pohľad
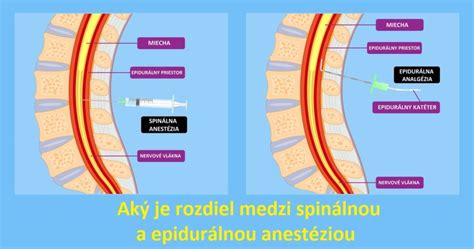
Epidurálka je forma regionálnej anestézie, pri ktorej sa do epidurálneho priestoru v chrbtici vstrekuje anestetikum a analgetikum. Miecha je chránená tromi obalmi - tvrdá plena, pavúčnica a cievnatka. Najvhodnejší čas na podanie epidurálky nastáva, keď je krčok otvorený na 3 až 4 cm a činnosť maternice je pravidelná. To určuje pôrodník. Avšak, existujú štúdie, ktoré hovoria o spomalení pôrodu, ak sa epidurálka podá príliš skoro.
Priebeh podávania epidurálky
Procedúru vykonáva anestéziológ. Ešte predtým vám zmeria tlak, pulz, teplotu a rýchlosť tepu srdca plodu. Lekár dezinfikuje priestor okolo drieku a pichne vám lokálne anestetikum na znecitlivenie danej oblasti. Do epidurálneho priestoru zavedie ihlu, najčastejšie medzi 3. a 4. cez túto ihlu vloží katéter (tenkú hadičku) a ihlu vyberie. Katéter ostáva na mieste - práve cezeň vám dlhodobo podávajú liečivá. Zavádzanie ihly a katétra môžu sprevádzať nepríjemné pocity, nemalo by to však bolieť. Očakávajte aj zavedenie kanyly (tenkej hadičky) na podávanie liečiv do žily (v prípade komplikácií).
Štandardná epidurálka
Do epidurálneho priestoru sa opakovane (katétrom) podáva zmes liekov proti bolesti a na znecitlivenie. Typická je znížená citlivosť na kontrakcie a znížená citlivosť brucha a nôh.
Mobilná epidurálka (CSE - Combined Spinal-Epidural)
Používa sa menšia dávka anestetík, v kombinácii s analgetikami. Ďalšou výhodou CSE je, že cítite kontrakcie a nutkanie tlačiť (počas druhej fázy pôrodu).
Cieľom epidurálky je odstránenie bolesti, bez ovplyvnenia činnosti maternice. Preto pri správnom podaní a správnej dávke jednotlivých liečiv ostávajú kontrakcie zachované, avšak žena ich už nevníma, resp. cíti menej intenzívne.
Účinok a dávkovanie
Najskôr vám podajú tzv. počiatočnú dávku. Už o pár minút by ste mali cítiť znecitlivenie tela (od miesta vpichu smerom nadol) a zmiernenie bolesti. Plný účinok sa dostaví asi po 10 až 20 minútach. Ten trvá približne 60 - 90 minút, preto sa zhruba každú hodinu až dve podáva nová dávka. Novinkou v aplikácii epidurálky je použitie tzv. epidurálnych infúznych púmp, keď sa dávky liečiv podávajú konštantne, v malých množstvách, namiesto zaužívaných 60- až 90-minútových intervalov.
Po zavedení katétra - a vždy po podaní anestetika - musíte zostať 15 až 30 minút vo vodorovnej polohe. Potom si môžete zvoliť akúkoľvek polohu. Môžete mať ťažkosti s močením, keďže anestetikum niekedy ovplyvní nervy močovej sústavy.
Po pôrode
Znecitlivenie obyčajne trvá ešte 1 až 2 hodiny po vytiahnutí epidurálneho katétra. Znecitlivenie sa však postupne vytráca, obnovuje sa cit v nohách a normálna činnosť močovej sústavy. Návrat citlivosti môžu sprevádzať pocity šteklenia a mravčenia.
Kontraindikácie a riziká epidurálky
Ak máte problémy s chrbticou, ak trpíte ochorením, ktoré ovplyvňuje nervový systém, ak anestéziológ nie je schopný dosiahnuť, resp. Preto by ste mali pravidelne meniť strany. Kvôli slabšiemu pociťovaniu kontrakcií sa vám môže aj ťažšie tlačiť, čo zvyšuje pravdepodobnosť inštrumentálneho ukončenia pôrodu (kliešte, vákuový extraktor). Dá sa tomu však predísť, a to použitím čo najmenšej koncentrácie anestetika. Niekedy sa využíva aj obmedzenie účinku anestetika na 1. V 2. pôrodnej dobe (samotný pôrod) tak ostane zachovaná nutkavosť tlačiť. V súčasnosti neexistuje dostatok vedeckých dôkazov o tom, že by vysadenie epidurálky počas 2. doby pôrodnej znižovalo počet inštrumentálnych pôrodov.
Vplyv na dieťa: Možno ste počuli o tom, že epidurálna anestézia má na dieťa negatívny vplyv, že deti sa rodia letargické, ospalé a majú problémy pri dojčení. Vedecké výskumy, ktoré sa zaoberajú touto témou, sú veľmi nejednoznačné, a to hneď z viacerých dôvodov.
Výhody epidurálky: Epidurálka vám umožňuje kvalitnejší oddych, ak pôrod trvá pridlho. Menej sa unavíte a dokážete aktívnejšie spolupracovať, pretože vás nevyčerpáva bolesť. V prípade nutnosti ukončenia pôrodu cisárskym rezom, možno cez epidurálny katéter podať dostatočnú dávku anestetík. Epidurálka je takisto výhodná vtedy, keď je nutné pôrod ukončiť inštrumentálne - použitím klieští alebo vákuovej pumpy. Dôvod je jednoduchý - necítite pri tomto zákroku bolesť.
Neúčinnosť alebo čiastočná účinnosť: Úspešné použitie epidurálky vyžaduje zručného a skúseného anestéziológa. Prípadne zaberie iba čiastočne - na jednej strane tela, alebo iba v niektorých oblastiach. Postihuje asi 23 % žien.
Nízky tlak: Spolu s horúčkou ide o najčastejšie riziko epidurálky. Nízky tlak sa prejaví ako malátnosť, zmätenosť, prípadne nevoľnosť.
Prepichnutie tvrdej pleny: Asi v 1 % prípadov sa omylom prepichne tvrdá plena. Môže dôjsť k úniku mozgovomiechového moku, čo spôsobuje ukrutné bolesti hlavy, trvajúce rôzne dlho (aj niekoľko dní). Bolesť buď časom odoznie sama, alebo sa použije tzv. krvná zátka. Ide o zákrok, keď sa k diere v plene vpichne malé množstvo krvi.
Infekcia: Môže sa rozvinúť v mieste vpichu. Takisto veľmi zriedkavá komplikácia.
Hematóm: Hematóm je útvar zrazenej krvi, ktorý vzniká ako následok poškodenia cievnej steny vnútri epidurálneho priestoru.
Závažné komplikácie: Závažné komplikácie po epidurálke sú veľmi zriedkavé. Priame poškodenie miechy pri použití epidurálky nehrozí, pretože miecha sa končí na úrovni 1. driekového stavca, no epidurálka sa podáva na úrovni 3. a 4. driekového stavca.

Pred rozhodnutím o epidurálke
O tejto možnosti sa najskôr poraďte v tehotenskej poradni, ktorú navštevujete. Potom navštívite anestéziológa, ktorý vás o všetkom poučí a odpovie na vaše otázky. Podstúpite tiež vyšetrenie krvi, či máte normálnu zrážanlivosť a dostatočný počet krvných buniek.
Cena epidurálky
Epidurálka dnes patrí k štandardom pôrodnej starostlivosti v takmer každej nemocnici. Nie je však hradená zdravotnou poisťovňou. Jej cena sa pohybuje okolo 150 eur, v jednotlivých zariadeniach sa môže líšiť.
Alternatívy k epidurálke
- Injekčné podávanie liečiv do žily alebo svalu: Neposkytujú takú úľavu od bolesti ako epidurálka, avšak určitý potenciál majú. K nežiaducim účinkom opiátov patrí zníženie krvného tlaku, nevoľnosť a zvracanie.
- Inhalačná analgézia (rajský plyn): Obyčajne sa používa v zmesi s kyslíkom. Účinok rajského plynu nastupuje rýchlo (do 15 až 20 sekúnd), avšak rýchlo aj odoznie, a teda nie je taký účinný ako epidurálna anestézia.
- Nefarmakologické metódy: Najčastejšie sa používa akupunktúra, hypnóza, aromaterapia, homeopatia, teplý kúpeľ, pohyb a masáže. Vedecky potvrdený bol účinok akupunktúry, hypnózy, masáží a teplého kúpeľa, no iba na malej vzorke žien.
- TENS (Transkutánna elektrická nervová stimulácia): Je založená na použití špeciálneho prístroja. Musíte si ho zakúpiť, v nemocnici sa nepoužíva. Prístroj stimuluje telo k tomu, aby produkovalo endorfíny - tvz. hormóny šťastia, ktoré tlmia bolesť. Efektivita TENS zostáva otázna, no pri správnom použití nemá žiadne nežiaduce účinky.
Miraculous act of Uterine contractions ( 3D Animation )
Opioidy a ich použitie v tehotenstve
Opioidy sú skupinou liečiv, ktoré sa v medicíne využívajú predovšetkým pri liečbe bolesti. Dokážu tiež navodiť eufóriu, príjemné pocity a pohodu. Z toho dôvodu sú často zneužívané ako drogy. Problémom nebýva krátkodobé jednorazové užitie opioidov predpísaných lekárom. Najnebezpečnejšie je užívanie vyšších dávok a aplikácia nelegálnych drog. Opioidy majú extrémne vysoký závislostný potenciál. Oproti iným návykovým látkam je tak omnoho jednoduchšie vytvoriť si na nich závislosť. Hlavným dôvodom zneužívania opioidov je fakt, že napodobňujú účinky niektorých látok, ktoré sa prirodzene vyskytujú v tele. Tieto látky vzbudzujú mimoriadne príjemné pocity. Vylučujú sa pri pohlavnom styku, telesnej námahe a športe, pri radosti.
Opioid, ktorý užije matka, sa cez placentu dostane až k plodu a má dopad na jeho nervový systém. Príležitostné primerané branie opioidov v priebehu tehotenstva spravidla nespôsobuje problémy. Tesne pred pôrodom však môžu ovplyvniť schopnosť dieťaťa dýchať. Po narodení tak môže byť dýchanie oslabené a nedostatočné. Naproti tomu závislosť od opioidov a ich nadmerné užívanie ovplyvňuje tehotenstvo a plod v mnohých ohľadoch. Takzvaný novorodenecký abstinenčný syndróm sa začína krátko po narodení a môže trvať niekoľko dní aj týždňov. Dieťa potrebuje sústavnú odbornú starostlivosť. Popri abstinenčných príznakoch však droga vo vyvíjajúcom sa organizme vyvoláva zmeny, ktoré pretrvávajú až do dospelosti. Deti sa rodia menšie, ich vývoj zaostáva. Mávajú poruchy správania, učenia a pamäti, reprodukcie, zhoršenú adaptáciu na nové prostredie. Opioidy prechádzajú placentou a dostávajú sa aj do materského mlieka. Závislosť matky v priebehu tehotenstva a následné dojčenie sú pre dieťa horšie než akýkoľvek spôsob odbornej pomoci. Bojovať so závislosťou sa dá aj v priebehu tehotenstva. Jednou z možností je substitučná liečba. Pri tej sú namiesto drogy podávané iné látky s podobnými účinkami, ktoré zabraňujú vzniku abstinenčných príznakov. Zneužívanie opioidov je veľmi nebezpečné, zvlášť pre doposiaľ nenarodené dieťa alebo novorodenca. Deti závislých matiek prichádzajú na svet s množstvom problémov. Musia dlho zostať pod lekárskym dohľadom, majú abstinenčné príznaky, sú choré. Problémy súvisiace s drogami ich môžu sprevádzať celý život. Liečba závislosti je extrémne dôležitá, a to najmä pre budúce matky.
Upozornenia pred použitím Apaurinu: Kvôli riziku vzniku nekrózy (odumieranie tkaniva) je potrebné sa vyhnúť podávaniu lieku do tepny. Opioidy (lieky proti bolesti, lieky na substitučnú liečbu a niektoré lieky proti kašľu) zvyšujú riziko ospalosti, ťažkostí s dýchaním (respiračný útlm), kómy a môžu byť život ohrozujúce. Ak lekár predpíše Apaurin spolu s opioidmi, má obmedziť dávku a trvanie súbežnej liečby. Diazepam prechádza do materského mlieka, a preto sa má podať dojčiacim matkám len v nevyhnutnom prípade. Ak ste tehotná, alebo dojčíte, neužívajte tento liek, ak vám to neodporucil váš lekár. Ak máte ochorenie pečene alebo obličiek, neužívajte tento liek, ak vám to neodporucil váš lekár.
Možné vedľajšie účinky Apaurinu: Zmätenosť, depresia, poruchy reči, neartikulovaná reč, znížená aktivita, znížené libido, bolesť hlavy, závrat, triaška, poruchy pamäti, bradykardia (spomalený srdcový rytmus), synkopa (mdloby), kardiovaskulárny kolaps, nízky tlak krvi, poruchy videnia (rozmazané videnie, dvojité videnie), rýchly pohyb očí, zápcha, napínanie na vracanie, poruchy vo vylučovaní slín, svalová slabosť, poruchy schopnosti udržať moč, zadržiavanie moču a poruchy menštruačného cyklu. Závrat, reakcie z precitlivenosti ako sú žihľavka a vyrážka. Pri podaní do svalu sa môže objaviť začervenanie kože a bolesť po pritlačení. Zmeny v krvnom obraze (neutropénia) a žltačka. Pri užívaní všetkých benzodiazepínov sa môžu vyskytnúť paradoxné reakcie. Pri dlhodobej liečbe diazepínmi sa mení tolerancia na tieto látky (pri opakovaných terapeutických dávkach lieku je jeho účinok nižší) a môže sa vyvinúť fyzická a psychická závislosť.
tags: #opiaty #a #anestezia #tehotenstvo