Tehotenstvo je obdobie, kedy organizmus prekonáva mnoho zmien. K týmto zmenám patria aj zmeny na koži. Kožné ochorenia v tehotenstve sa vyskytujú pomerne často. Môže ísť však o fyziologické zmeny alebo špecifické ochorenia, ktoré sa vyskytujú len počas tehotenstva. Naopak, niektoré kožné prejavy sa počas tehotenstva zlepšia. Organizmus sa počas tehotenstva mení. Niektoré zmeny sú prechodné, iné ostávajú natrvalo. Je dôležité rozpoznať tieto kožné zmeny a správne ich liečiť.
Fyziologické zmeny na koži v tehotenstve
Počas tehotenstva dochádza k mnohým fyziologickým zmenám na koži, ktoré sú spôsobené predovšetkým hormonálnymi vplyvmi.
Hyperpigmentácie
Hyperpigmentácia je porucha tvorby alebo rozmiestenia pigmentu s neprirodzeným stmavnutím pleti. Príčinou stmavnutia je zvýšená hladina hormónov u žien. Počas tehotenstva sa objavujú hyperpigmentácie:
- na prsných bradavkách,
- na malých pyskoch,
- na línii medzi pupkom a podbruškom - tzv. linea nigra.
- na tvári - chloasma gravidarum - hnedé škvrny na čele, lícach alebo nose, môžu pretrvávať dlho a zhoršujú sa pri užívaní hormonálnej antikoncepcie.
Stmavnutie v oblasti brucha a genitálií zvyčajne zmiznú po tehotenstve.

Melanotické névy (znamienka)
Znamienka sa môžu zväčšovať. Je to však spôsobené natiahnutím kože. Znamienka, ktoré sú ešte pred tehotenstvom škvrnité, nepravidelné, zle ohraničené by sa mali pravidelne sledovať.
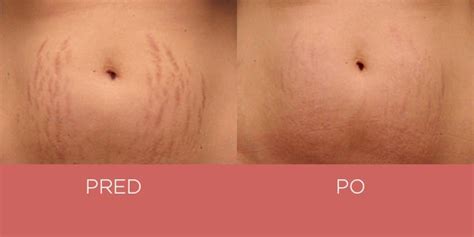
Tehotenské strie
Strie vznikajú na miestach, kde sa koža rýchlo roztiahne. Ide o trvalé zmeny na koži. Najčastejšie sa objavujú na bruchu, prsiach, bokoch a stehnách. Tehotná žena by si počas tehotenstva mala pravidelne krémovať a masírovať kožu.
Začervenanie dlaní (palmárny erytém)
Začervenanie dlaní je často prvým príznakom pri ochoreniach pečene. Toto začervenanie sa niekedy objavuje aj počas tehotenstva, pričom pečeň je v poriadku. Začervenanie spôsobuje pálenie a po pôrode mizne.
Pavúčikovité teleangiektázie
Teleangiektázie sú povrchové kožné cievky viditeľné voľným okom. Sú to vlastne rozšírené žilky. Objavujú sa v prvom a druhom trimestri gravidity a najviac postihujú horné časti tela. Objavujú sa u 60 - 70% tehotných žien a zmiznú asi po 3 mesiacoch po pôrode.
Opuch končatín a tváre
Opuch vzniká v poslednom trimestri. Príčinou vzniku je zadržiavanie vody v organizme a zvýšená priepustnosť ciev. Koža je ružovkastá a opuch je tvrdý.
Zmeny ochlpenia a vlasov
Zvyšuje sa rast jemného ochlpenia na tvári a v oblasti genitálií. Po pôrode dochádza naopak k zvýšenému vypadávaniu vlasov.
Špecifické kožné ochorenia počas tehotenstva
Niektoré kožné ochorenia sa vyskytujú výlučne alebo častejšie počas tehotenstva.
Prurigo v tehotenstve (Pruritus Gravidarum)
Prurigo v tehotenstve je kožné ochorenie, ktoré postihuje niektoré ženy počas tehotenstva a vyznačuje sa intenzívnym svrbením a tvorbou malých, vyvýšených hrbolčekov na koži. Hoci nie je škodlivé pre matku ani dieťa, môže významne ovplyvniť kvalitu života tehotných žien. Prurigo v tehotenstve, tiež známe ako prurigo gestationis, je benígne kožné ochorenie, ktoré sa zvyčajne vyskytuje v treťom trimestri tehotenstva. Vyznačuje sa svrbiacimi, červenými a vyvýšenými léziami, ktoré sa môžu objaviť na rôznych častiach tela, najmä na bruchu, rukách a nohách. Predpokladá sa, že tento stav súvisí s hormonálnymi zmenami a reakciami imunitného systému počas tehotenstva. V súčasnosti neexistujú žiadne priame dôkazy o spojení infekčných agensov s prurigom v tehotenstve. Avšak faktory prostredia, ako je teplo, vlhkosť a podráždenie pokožky, môžu tento stav zhoršiť. Niektoré štúdie naznačujú, že genetická predispozícia môže zohrávať úlohu vo vývoji pruriga v tehotenstve. Ženy s rodinnou anamnézou kožných ochorení, ako je ekzém alebo psoriáza, môžu byť vystavené vyššiemu riziku. Faktory životného štýlu vrátane stresu a stravovacích návykov môžu ovplyvniť závažnosť pruriga v tehotenstve. Strava s vysokým obsahom spracovaných potravín a nízkym obsahom esenciálnych živín môže zhoršiť kožné ochorenia. Primárnym príznakom pruriga v tehotenstve je intenzívne svrbenie, ktoré môže byť pre nastávajúce matky nepríjemné. Hoci je prurigo v tehotenstve vo všeobecnosti neškodné, určité príznaky môžu naznačovať závažnejší stav, ako je napríklad cholestáza v tehotenstve. Diagnostika pruriga v tehotenstve zvyčajne začína dôkladným klinickým vyšetrením. Vo väčšine prípadov nie sú na diagnostikovanie tehotenského pruriga potrebné žiadne špecifické laboratórne testy. Zdravotnícki pracovníci však môžu vykonať krvné testy na vylúčenie iných ochorení, ako je dysfunkcia pečene alebo alergie. Tehotné ženy by sa mali pred začiatkom akejkoľvek novej liečby vždy poradiť so svojím lekárom. Hoci prurigo v tehotenstve zvyčajne po pôrode ustúpi, niektoré ženy môžu pociťovať pretrvávajúcu citlivosť alebo suchosť pokožky. Prurigo v tehotenstve je vo všeobecnosti samovoľne odznejúci stav, pričom príznaky zvyčajne vymiznú do niekoľkých týždňov po pôrode.
Čo spôsobuje prurigo počas tehotenstva? Predpokladá sa, že svrbenie v tehotenstve súvisí s hormonálnymi zmenami a imunitnými reakciami počas tehotenstva.
Aké sú bežné príznaky pruriga počas tehotenstva? Medzi bežné príznaky patrí intenzívne svrbenie, vyvýšené červené hrčky na koži a suchá, šupinatá pokožka.
Je prurigo počas tehotenstva škodlivé pre dieťa? Nie, prurigo v tehotenstve nie je pre dieťa škodlivé.
Ako môžem zmierniť svrbenie spojené s prurigom počas tehotenstva? Lokálne kortikosteroidy, antihistaminiká a hydratačné krémy môžu pomôcť zmierniť svrbenie.
Môže prurigo v tehotenstve viesť ku komplikáciám? Ak sa prurigo počas tehotenstva nelieči, môže viesť ku kožným infekciám, poruchám spánku a emocionálnej tiesni.
Zmizne tehotenské svrbenie po pôrode? Áno, prurigo v tehotenstve je vo všeobecnosti samovoľne odznejúci stav, pričom príznaky zvyčajne vymiznú do niekoľkých týždňov po pôrode.
Existujú nejaké dlhodobé účinky pruriga počas tehotenstva? Väčšina žien nepociťuje dlhodobé účinky pruriga počas tehotenstva.
Cholestáza v tehotenstve (Intrahepatálna cholestáza gravidarum - ICP)
Intenzívne svrbenie tela v tehotenstve, ktoré sa zhoršuje večer a v noci, môže byť viac než len nepríjemným symptómom - môže signalizovať cholestázu tehotenstva, závažnú pečeňovú poruchu vyžadujúcu okamžitú lekársku pozornosť. Diagnostikuje sa zvýšenými hladinami žlčových kyselín v krvi nad 10 µmol/L. Liečba zahŕňa podávanie kyseliny ursodeoxycholovej a starostlivé monitorovanie plodu s plánovaným pôrodom okolo 37. týždňa tehotenstva. Tehotenská cholestáza postihuje približne 0,5-2% tehotenstiev v Európe, pričom výskyt je vyšší u žien severských národností a pri viacplodovom tehotenstve. Včasná diagnostika a liečba sú kľúčové pre bezpečnosť matky aj dieťaťa.
Čo je cholestáza v tehotenstve? Cholestáza v tehotenstve (intrahepatálna cholestáza gravidarum - ICP) je pečeňová porucha charakterizovaná zníženým alebo úplne zastaveným prietokom žlče z pečene. Žlčové kyseliny sa hromadia v krvi namiesto toho, aby sa vylučovali do čriev.
Príčiny cholestázy v tehotenstve:
- Genetická predispozícia (mutácie génov ABCB4, ABCB11) - ženy, ktorých matky mali cholestázu v tehotenstve, majú 12-krát vyššie riziko.
- Hormonálne zmeny - vysoké hladiny estrogénu a progesterónu ovplyvňujú funkciu pečeňových buniek.
- Viacplodové tehotenstvo - zvyšuje riziko 2-3 násobne kvôli vyšším hladinám tehotenských hormónov. Ženy, ktoré otehotneli po asistovanej reprodukcii, majú tiež mierne zvýšené riziko.
- Predchádzajúca cholestáza v tehotenstve.
V ktorom týždni tehotenstva sa môžu objaviť príznaky? Príznaky sa najčastejšie objavujú v treťom trimestri tehotenstva, typicky medzi 28. a 32. týždňom. V niektorých prípadoch sa môžu príznaky objaviť už v druhom trimestri alebo dokonca v prvom.
Aké sú najčastejšie príznaky cholestázy v tehotenstve? Prvým a najcharakteristickejším príznakom je intenzívne svrbenie tela v tehotenstve bez viditeľných kožných zmien. Svrbenie dlaní a chodidiel je obzvlášť typické a často sa začína práve na týchto miestach. Večerné svrbenie je charakteristické - mnohé ženy uvádzajú, že svrbenie sa výrazne zhoršuje večer a v noci, čo im znemožňuje spať. Intenzita svrbenia môže byť taká silná, že ženy si driapu kožu až do krvi. V pokročilejších prípadoch sa môžu objaviť aj žltačka (zožltnutie kože a bielok očí), tmavý moč a svetlá stolica. Tieto príznaky sa však vyskytujú len u 10-15% žien s cholestázou.
Ako sa diagnostikuje cholestáza v tehotenstve? Diagnostika tela zahŕňa fyzické vyšetrenie, pri ktorom lekár hľadá príznaky pečeňového ochorenia. Dôležité je vylúčiť iné príčiny svrbenia ako sú alergické reakcie, kožné ochorenia alebo parazitové infekcie. Pri podozrení na cholestázu v tehotenstve sa vykonávajú špecifické krvné testy zamerané na pečeňové funkcie a hladiny žlčových kyselín. Meranie celkových žlčových kyselín v sére je zlatým štandardom diagnostiky. Zvýšené pečeňové testy v tehotenstve, konkrétne hladiny ALT (alanínaminotransferáza) a AST (aspartátaminotransferáza), sú často prvým laboratórnym nálezom. Hodnoty sú zvyčajne 2-10 násobne zvýšené oproti norme. Základné laboratórne vyšetrenia zahŕňajú funkčné pečeňové testy (LFT), test žlčových kyselín, ultrazvuk a zriedkavo biopsiu pečene. Hladina žlčových kyselín nad 10 µmol/L je diagnostická pre cholestázu v tehotenstve. Hodnoty nad 40 µmol/L sú považované za závažné a sú spojené s vyšším rizikom komplikácií.
Vaginálna mykóza (kandidóza) v tehotenstve
Vaginálna mykóza, ktorá sa inak nazýva kandidóza, je v tehotenstve častou formou kvasinkového ochorenia. U tehotných žien sa dokonca vyskytuje aj niekoľkokrát za obdobie gravidity. Ak je infekcia liečená, nepredstavuje pre ženu či dieťa žiadne výrazné riziko. Opakujúca sa mykóza v tehotenstve u ženy vyvoláva výrazný pocit nepohodlia. Väčšie nebezpečenstvo predstavuje neliečená mykóza. Čo značí svrbenie v pošve v tehotenstve? Aké má mykóza príznaky? Vaginálne infekcie v intímnych partiách počas tehotenstva trápia obrovské množstvo žien. Svojimi príznakmi dajú o sebe okamžite vedieť a u žien vyvolávajú výrazný pocit nepohodlia. Vaginálna mykóza, resp. kvasinkové infekčné ochorenia sú u tehotných žien veľmi časté. Mykózy môžu byť vyvolané rôznorodými parazitickými patogénmi, plesňami (kvasinkami), baktériami, no v 90 % prípadov je pôvodcom vzniku kvasinka menom Candida albicans. Táto kvasinka je v pošve prítomná aj bežne a je úplne neškodná. V tehotenstve sa mykóza môže objaviť v ktoromkoľvek štádiu. Pravdepodobnosť, že žena dostane kvasinkovú infekciu v tehotenstve je približne 10-krát vyššia oproti obdobiu mimo gravidity. Jedným z hlavných dôvodov sú hormonálne zmeny a zmena pH v prostredí pošvy (pozn. zmena mikroflóry v pošve). Zvyšuje sa hladina estrogénu, telo ukladá viac glykogénu (polysacharid) v sliznici pošvy a práve sacharid je ten, ktorý podporuje tvorbu kvasiniek. Rovnako tak sa mení pH v pošve, ktoré je kyslejšie a pre kvasinky hostinnejšie. Vaginálna mykóza je lokalizovaná v oblasti ženských pohlavných orgánov. Kvasinky sa usádzajú na vonkajšie alebo vnútorné pohlavné orgány, teda v oblasti pošvy či vulvy. Následne vzniká zápal a objavujú sa známe príznaky. Vo všeobecnosti nie je kvasinková infekcia - mykóza považovaná za nebezpečné alebo závažné ochorenie. V prípade, ak sa však stav nelieči a pretrváva dlhodobo, môže prejsť do svojej chronickej formy. Neliečená mykóza sa môže podieľať na predčasnom odtoku plodovej vody a predčasnom pôrode (pozn. skracovanie krčka maternice a jeho otváranie). Rizikový stav predstavuje taktiež situácia, ak u ženy prebieha silná kvasinková infekcia v období pôrodu. Pri vaginálnom pôrode sa novorodenec pri prechode pôrodnými cestami môže nakaziť. Vzhľadom na jeho slabú imunitu sa uňho môžu vyvinúť kvasinkové ochorenia, napr. orálna kandidóza. Vaginálna kvasinková infekcia či vaginálna mykóza sa prejavuje charakteristickými symptómami, ktoré mnohé ženy dôverne poznajú a dokážu tento stav identifikovať. Viac ako 75 % žien sa s vaginálnou mykózou alebo inou formou kvasinkovej infekcie, minimálne raz za život stretne. V niektorých prípadoch sa dokonca objavuje opakujúca sa mykóza. Tieto príznaky netreba podceňovať, zvlášť v tehotenstve, keď každá infekcia či zápal v tele predstavujú riziko pre zdravotný stav matky i kondíciu plodu. Mykóza v pošve sa vyznačuje zvyčajne kombináciou viacerých príznakov: zmeny vo vaginálnom výtoku - biely, hustý, hrudkovitý; bolesť pri pohlavnom styku. Kvasinkové infekcie môžu postihovať celý organizmus bez ohľadu na výskyt v tehotenstve či mimo neho. Hlavne opakujúce sa výskyty kvasinkových infekcií či vaginálnej mykózy môžu mať na svedomí tráviace problémy, častejšie prebiehajúce respiračné či kožné ochorenia. Kvasinkové infekcie nie sú všeobecne považované za veľmi rizikové stavy v tehotenstve. Neliečená mykóza v tehotenstve môže mať negatívny vplyv aj na nenarodené bábätko. V praxi nie sú známe prípady, v ktorých by kvasinková infekcia priamo ohrozila nenarodené dieťa. Okrem toho, že opakujúce sa infekcie môžu viesť k predčasnému odtoku plodovej vody, a teda k predčasnému pôrodu, čo je zapríčinené skracovaním a otváraním krčka maternice. Vyššiu mieru nebezpečenstva predstavuje stav, keď žena trpí vaginálnou infekciou a pôrod prebieha vaginálne.
Diagnostika vaginálnej mykózy prebieha vyšetrením u gynekológa, ktorý vykoná výter z pošvy, ktorý je následne zaslaný na laboratórne mikrobiologické vyšetrenie. Na základe výsledku je možné potvrdiť alebo vyvrátiť prítomnosť kvasiniek v intímnej oblasti.
Príčiny vzniku takéhoto stavu je veľké množstvo, pričom vždy súvisia s pôsobením kvasiniek vo vaginálnej mikroflóre a ich prípadným premnožením (napr. Candida albicans). Práve tehotné ženy patria medzi rizikové skupiny, ktoré vaginálne infekcie postihujú najčastejšie. Zvýšená hladina estrogénu, zmeny pH a zvýšenie hladiny glykogénu môžu mať na svedomí nárast množstva kvasiniek. Nevhodná spodná bielizeň.
Liečba vaginálnej mykózy je v každom prípade nevyhnutná. Ak žena pociťuje vyššie spomenuté príznaky, je čo najskôr vhodné navštíviť gynekológa, aby bolo možné zvoliť a nastaviť včasnú liečbu. Na liečbu kvasinkových, resp. mykotických ochorení sú používané antimykotiká, ktoré obsahujú účinné látky. Vaginálna mykóza je dobre liečiteľné ochorenie, kým neprejde do chronickej fázy. V období tehotenstva, ale aj mimo neho lekári uprednostňujú lokálnu liečbu v podobe krémov - mastí, vaginálnych tabliet, roztokov alebo čapíkov. Len zriedkavo sa využívajú antimykotiká, ktoré by zasahovali celý organizmus. Viaceré antimykotiká sú v lekárňach dostupné aj bez lekárskeho predpisu. Najúčinnejšie liečivé preparáty sú však viazané na lekársky predpis. Ak je žena tehotná a trápia ju príznaky vaginálnej mykózy, je najlepšie vhodné liečivo konzultovať s lekárom. K vhodným a overeným liečivám mykózy v tehotenstve patrí Canesten krém s obsahom klotrimazolu, čo je účinné antimykotikum. Na liečbu kvasinkovej infekcie sú dostupné i Canesten tablety alebo Clotrimazol. V niektorých prípadoch je vhodné preliečiť taktiež muža. Dĺžka liečby u ženy je individuálna a závisí od viacerých faktorov i spôsobu liečby. Veľmi často sú súčasťou liečby či následnej prevencie aj probiotiká, ktoré napomáhajú k vytváraniu vhodnej mikroflóry v celom organizme.
Prevencia proti kvasinkovej infekcii do značnej miery súvisí s tým, aké rizikové faktory sú v prípade danej ženy. Znížiť konkrétne riziká možno všeobecnými zásadami, ktoré sa v rámci prevencie oplatia dodržiavať. V tehotenstve by žena mala nosiť voľnú bavlnenú bielizeň a dbať na vyváženú a zdravú stravu.
Ako sa zbaviť kvasinkovej infekcie počas tehotenstva
Nešpecifické kožné ochorenia počas tehotenstva
Niektoré kožné ochorenia sa môžu počas tehotenstva zlepšiť, zatiaľ čo iné sa môžu zhoršiť.
Ochorenia, ktoré sa zlepšujú počas tehotenstva
V tehotenstve sa zlepšujú prejavy akné, sarkoidózy a psoriázy. Psoriáza sa zlepší približne u 55% tehotných žien, pripisuje sa to zvýšenej hladine estrogénov. U niektorých tehotných žien sa môže psoriáza zhoršiť.
Ochorenia, ktoré sa zhoršujú počas tehotenstva
Počas tehotenstva sa môžu zhoršiť:
- bakteriálne, hubové, vírusové infekcie - herpes, HIV, svrab, kandidóza
- autoimunitné ochorenia - systémový lupus, systémová sklerodermia
- metabolické ochorenia - porfýrie
- iné ochorenia - mykózy, rakovina znamienok
Kožné prejavy alergií a iných podráždení
V tejto ponuke nájdete predovšetkým prípravky prinášajúce úľavu od alergickej kožnej vyrážky a svrbenia rôzneho pôvodu. Svrbiace vyrážky môžu byť veľmi nepríjemným problémom, a to najmä ak sa objavia vyrážky na rukách alebo vyrážky na tele. Svrbenie a začervenanie pokožky môžu spôsobiť nepohodlie a znížiť kvalitu života. Alergie môžu spôsobiť rôzne typy vyrážok, vrátane žihlavky. Žihlavka sa prejavuje svrbením, opuchmi a začervenaním kože. Vyrážky spôsobené infekciami, ako sú osýpky alebo ovčie kiahne, môžu byť sprevádzané svrbením a teplotou. Autoimunitné ochorenia, napríklad lupus, môžu spôsobiť chronické vyrazenia. Ekzémy, vrátane atopickej dermatitídy, spôsobujú suchú a svrbiacu kožu. Vyrážky spôsobené kontaktom s podráždivými látkami môžu zahŕňať začervenanie a svrbenie. Najčastejšou alergickou reakciou je kontaktná dermatitída, ku ktorej dochádza, keď príde pokožka do kontaktu s alergénom. Najskôr vás začne intenzívne svrbieť a červenať koža, následne môžu prísť na rad opuchy, pľuzgiere a mokvanie. Pokiaľ sa u vás takáto alergická reakcia objavila prvýkrát, je namieste navštíviť alergológa, ktorý s presnosťou určí, čo vyrážku spôsobuje.
Citlivá pokožka - Spúšťačom môže byť znečistené ovzdušie, nevhodná kozmetika, hormonálne zmeny, teplotné výkyvy, zmeny pH kože a ďalšie. Pociťujete pálenie, mravčenie alebo pnutie kože na tvári, krku a dekolte.
Reaktívna pokožka - Spúšťačom môže byť znečistenie ovzdušia, nevhodná kozmetika, teplotné výkyvy, stres, alkohol, korenené jedlá a ďalšie. Pociťujete pálenie, pnutie alebo mravčenie, svrbenie pokožky alebo návaly tepla. Postihnutá je najčastejšie tvár, krk a dekolt.
Alergická pokožka - Spúšťačom sú alergény ako napríklad konzervačné látky, parfumácia alebo nevhodná kozmetika. Intenzívne svrbenie, začervenanie, pľuzgiere postihujú tvár aj celé telo. Vyrážka môže pretrvávať až niekoľko týždňov. Riešením je návštevua alergológa.
Vyrážky na rukách môžu byť spôsobené rôznymi faktormi a môžu mať rôzne príčiny: dermatitída (červené, svrbivé a suché vyrážky), ekzém (suchá, svrbivá koža s malými pľuzgierikmi), žihlavka (opuchnuté, červené pľuzgiere, ktoré môžu svrbieť), infekcia (bakteriálna alebo vírusová), dyshidrotický ekzém (malé pľuzgieriky na dlaniach a prstoch).
V období tehotenstva sa môže objaviť svrbivá vyrážka aj ekzém, a to napríklad v reakcii na veľké hormonálne zmeny. Pokiaľ trpíte alergiami dlhodobo, poraďte sa so svojím lekárom o tom, či lieky, ktoré užívate, sú vhodné aj v tehotenstve. Pokiaľ vyrážka pretrváva, zhoršuje sa alebo sa objavujú nové príznaky, je dôležité konzultovať stav s lekárom.

tags: #tehotenstvo #kozne #infekcie